La tarification à l'activité : une norme d'efficience imposée aux établissements
La tarification à l'activité (T2A) a été introduite par la loi no 2003-1199 du 18 décembre 2003 de financement de la Sécurité sociale pour l'année 2004 dans les établissements publics et privés ayant une autorisation d'exercer les activités de médecine, chirurgie et obstétrique (MCO). Elle se base sur une distribution des ressources en fonction du volume et de la nature de l'activité des établissements de santé en termes de séjours. Chaque séjour est classé dans un groupe homogène de malades (GHM) qui dépend notamment du diagnostic principal justifiant du séjour et de l'intensité des ressources mobilisées pour la prise en charge.
À chaque GHM est adossé un tarif, fixé chaque année par le ministère chargé de la santé en se basant sur les coûts moyens des GHM calculés par l'étude nationale des coûts à méthodologie commune (ENCC) (ATIH, 2018), et en tenant compte des priorités nationales – on peut notamment citer l'instauration de tarifs incitatifs au développement de la chirurgie ambulatoire par les établissements.
En 2018, 4 % des établissements publics et privés d'intérêt collectif (n = 49) et 8 % des établissements à but lucratif (n = 39) ont participé à l'ENCC. La part de séjours considérés dans le calcul du coût de production d'un GHM donné peut donc être faible (entre 2,4 % et 100 % des séjours réalisés en France), nécessitant des imputations, et un quart des GHM ont un indicateur de fiabilité mauvais (ATIH, 2020). Ainsi, bien que la mobilisation de l'ENCC soit critiquable sur plusieurs points, elle impose une norme d'efficience aux établissements de santé sur la base des coûts de production, plaçant le risque financier sur le producteur de soins : pour obtenir une rémunération qui correspondra au mieux aux dépenses engagées lors d'un séjour, la durée de séjour de leurs patients doit être aussi proche que possible de la durée moyenne de séjour (DMS) de leur GHM dans l'ENCC, sans quoi ce séjour risquerait d'être source de pertes financières.
Certains tarifs peuvent être modulés en fonction de la durée de séjour du patient (GHM avec borne haute ou avec borne basse). Les séjours sont facturés au tarif si la durée de séjour du patient est située entre les bornes (quelle que soit la durée de séjour), mais pour les séjours d'une durée inférieure ou supérieure aux bornes, le tarif est modifié en fonction du nombre de jours en dessous/au-dessus de la borne. En 2020, 10 % des GHM (n = 296) avaient une borne basse et près des deux tiers (n = 1 848) une borne haute. Si ce dernier chiffre peut paraître important, il faut noter que la borne haute est souvent élevée (en moyenne +16 jours par rapport à la DMS).
Le tarif va également dépendre du niveau de sévérité du séjour. Trois critères sont mobilisés pour associer un niveau de sévérité à un GHM (la présence d'une complication ou morbidité associée parmi les diagnostics associés significatifs du patient, l'âge du patient, et la survenue d'un décès lors d'une hospitalisation), ce dernier allant le plus souvent de 1 à 4, le tarif correspondant étant croissant (ministère des Solidarités et de la Santé, 2019).
Dans un contexte où l'amélioration de l'efficience hospitalière est l'un des enjeux majeurs du système de santé, ce mode de rémunération encourage les établissements à diminuer leurs coûts de production et à les aligner sur les tarifs des GHM et donc à aligner leurs durées de séjour sur les DMS de référence de l'ENCC. De ce fait, la durée de séjour demeure un élément déterminant dans l'équilibre budgétaire d'un établissement, et une attention particulière est portée à la fluidité du parcours du patient, avec une optimisation de la durée de séjour et une maîtrise des solutions d'aval (Acker et al., 2012 ; ANAP, 2015 ; DGOS, 2020).
Cependant, il n'est pas toujours possible de réduire la durée de séjour sans compromettre la qualité et la sécurité des soins, et certaines caractéristiques des patients sont parfois associées à des durées de séjour augmentées. Dans le meilleur des cas, la caractéristique responsable de cette augmentation est prise en compte dans la tarification, via une complication ou morbidité associée. Lorsque ce n'est pas le cas, les établissements ne pourront pas atteindre la norme d'efficience fixée pour ces séjours.
Précarité et durée de séjour : quelle prise en compte dans le financement ?
La précarité a été identifiée comme source de durée de séjour augmentée et de surcoûts pour les établissements de santé depuis longtemps, en France comme à l'étranger. Dès la fin des années 1980, des études américaines ont montré une association significative entre des indicateurs individuels de position socioéconomique (PES), comme le niveau d'éducation, l'emploi et le revenu, et la durée de séjour ainsi que les coûts associés (Epstein et al., 1988, 1990), avec une durée de séjour entre 3 % à 30 % plus élevée chez les patients précaires et des coûts entre 1 % et 18 % plus élevés, selon l'étude et l'indicateur utilisé.
Les premiers travaux menés en France à la fin des années 1990 ont montré qu'à GHM identiques, les patients précaires avaient une durée de séjour supérieure de 2,52 jours en moyenne par rapport aux patients non précaires, associée à un surcoût de 33 % (Mathy et Bensadon, 2000). Ces résultats ont été confortés par d'autres études, avec des augmentations allant de 5 % à 48 % selon l'étude et l'indicateur de PES retenu (Bréchart, 2009 ; Holstein et al., 2009 ; Yilmaz et Raynaud, 2013). Plus récemment, des travaux réalisés à la demande de la Direction générale de l'offre de soins pour améliorer l'identification des marqueurs de la précarité des patients et évaluer les surcoûts associés ont mis en évidence des différences significatives de durées moyennes de séjour en fonction de la précarité des patients (+21 % pour ceux bénéficiant des soins urgents, +6 % pour les bénéficiaires de l'aide médicale d'État, AME), de nature à entraîner des surcoûts significatifs (DGOS, 2018a).
C'est pourquoi un mécanisme de compensation des surcoûts associés à la prise en charge des populations les plus précaires a été instauré dans la rémunération des établissements par le biais d'une enveloppe Mission d'intérêt général (MIG U01, « les dépenses spécifiques liées à la prise en charge des patients en situation de précarité »). Y sont éligibles les établissements accueillant au moins 13 % de patients précaires (bénéficiaires de l'AME, de la couverture maladie universelle complémentaire, de l'aide au paiement d'une complémentaire santé – désormais fusionnées dans la complémentaire santé solidaire – ou des soins urgents), ou réalisant plus de 7 000 séjours de patients précaires (DGOS, 2018b). En 2018, 14 % des établissements MCO (n = 273) ont reçu un financement au titre de cette MIG dont le montant global (191 M€ représentait 0,2 % de la dépense hospitalière totale). Le montant par établissement était faible (médiane : 281 622 euros) (DGOS, 2018a).
Cependant, la MIG a des limites en tant qu'outil de financement de la précarité. Seule une partie des établissements y a accès, le montant perçu n'est pas corrélé au volume d'activité, et son calcul ne reflète donc pas le surcoût réel lié à la précarité de la patientèle. De plus, la MIG se base sur le nombre de séjours total plutôt que sur la répartition de ces séjours par GHM, occultant ainsi de possibles surcoûts différents en fonction des diagnostics dont la prévalence varie avec le niveau de précarité des patients (Erlinger et al., 2019 ; Nguipdop-Djomo et al., 2020).
Par ailleurs, les indicateurs mobilisés pour prendre en compte la précarité des patients présentent des limites importantes. Tout d'abord, la définition de la précarité par l'ouverture de certains droits ignore le fait que les prestations retenues peuvent être difficiles à obtenir et sont parfois méconnues des usagers (Archimbaud, 2013), entraînant de facto une sous-identification dans les bases de données médico-administratives. Pour l'aide au paiement d'une complémentaire santé par exemple, le taux de non-recours était entre 55 % et 69 % en 2017 (Alberola et al., 2017). De plus, ces indicateurs, par leur caractère catégoriel, créent un effet de seuil et ne permettent pas l'étude des inégalités sociales de santé tout le long du gradient social. Seules les populations les plus pauvres sous le seuil d'attribution de la prestation considérée sont identifiées précaires, séparant la population en deux, les plus précaires et les autres. Enfin, ces indicateurs n'évaluent que l'aspect financier de la précarité, qui est multidimensionnelle, en lien avec le statut des personnes vis-à-vis de l'emploi, du logement, des liens sociaux, etc. (Loisy, 2000 ; Pierret, 2013 ; Damon, 2016). Une étude utilisant à la fois un questionnaire multidimensionnel et les prestations CMU (couverture maladie universelle) et AME voyait le nombre de patients précaires divisé par deux quand elle utilisait la seconde méthode plutôt que la première (Bréchart, 2009).
L'apport des indicateurs associés
au lieu de vie des individus
D'autres indicateurs sont disponibles et permettent de prendre en compte l'intégralité du gradient social. Il s'agit des indicateurs dits « écologiques », qui rapprochent la PES des individus de celle du milieu où ils vivent. Ce type d'indicateur est obtenu par l'agrégation de différentes variables mesurées à une échelle géographique et à un moment donnés. La précarité d'une personne est ainsi approchée par des données issues de son lieu de résidence. En France, le FDep (indice de défavorisasion sociale) (Rey et al., 2009 ; Ghosn et al., 2013) est un indicateur écologique présent dans les bases de données de l'assurance maladie. Il est élaboré à partir des données du recensement de la population et des revenus fiscaux des ménages, et est composé de quatre variables, représentant toutes une dimension fondamentale de la précarité et de signification homogène dans l'ensemble du pays : le pourcentage d'ouvriers dans la population active, le pourcentage de bacheliers chez les 15 ans et plus, le pourcentage de chômeurs dans la population active et le revenu médian par foyer.
Des premiers travaux conduits en pédiatrie sur l'ensemble des séjours réalisés en France métropolitaine entre 2012 et 2014, mobilisant cet indicateur et la base de données servant à la rémunération des hôpitaux (le programme de médicalisation des systèmes d'information, PMSI), ont montré que la durée de séjour des patients augmentait tout le long du gradient social et confirment donc que l'approche binaire précaire/non précaire n'est pas appropriée (Michel et al., 2019, 2020).
Cependant, ce premier travail s'est restreint à la population pédiatrique et utilisait une version du FDep à un niveau de précision assez grossier par rapport aux données disponibles. En effet, cet indicateur de la PES était obtenu à partir du code géographique de résidence des patients, qui est disponible de façon agrégée dans la base de données PMSI. Pour s'assurer de préserver l'anonymat des patients, les communes de petite taille sont regroupées et un code géographique couvre en moyenne 11 780 habitants, gommant la diversité des îlots sociaux sur les territoires qui serait mieux prise en compte en ayant recours au FDep des îlots regroupés pour l'information statistique (IRIS), qui couvrent environ 2 000 habitants (Insee, 2017). Cependant, le recours à l'IRIS nécessite d'avoir accès aux adresses des patients et ne peut donc pas être mobilisé dans la base de données PMSI nationale, mais seulement au niveau des hôpitaux.
Étude de l'atteinte de la norme d'efficience dans cinq hôpitaux parisiens
L'objectif de cette étude était d'étudier la capacité des établissements à atteindre la norme d'efficience qui leur est imposée et son association avec la PES des patients pris en charge, en mobilisant le PMSI local et les adresses des patients des hôpitaux Lariboisière, Saint-Louis, Bichat, Robert Debré et Beaujon de l'AP-HP.
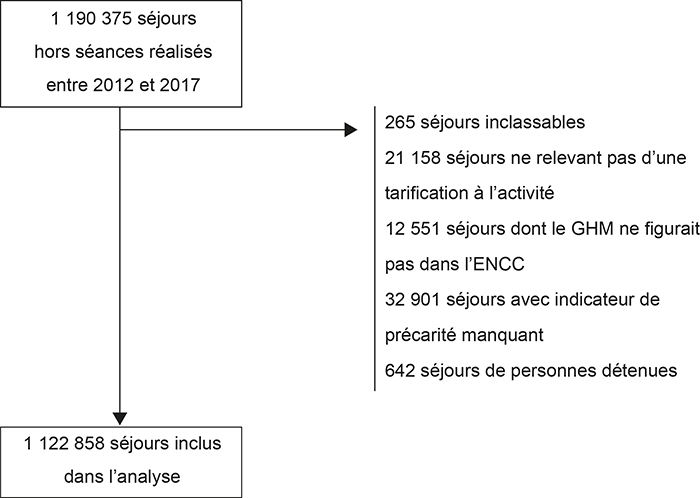
L'ensemble des hospitalisations à temps complet et temps partiel réalisées au sein de ces hôpitaux et dont la date de sortie était comprise entre le 1er janvier 2012 et le 31 décembre 2017 ont été considérées. N'ont pas été inclus les séjours inclassables, l'activité non financée par la T2A, les séjours dont les GHM ne figuraient pas dans l'ENCC, les séjours avec un FDep manquant, et les séjours de personnes détenues (dont la précarité ne pouvait pas être évaluée via leur adresse).
Les patients ont été classés dans six groupes de PES de 1 à 6, 1 étant la PES la plus haute et 6 la plus précaire. La base PMSI a été croisée avec le fichier adresse des établissements pour obtenir les zones IRIS de chaque patient, puis le FDep correspondant. Les patients ont ensuite été répartis en cinq premiers groupes selon les bornes des quintiles nationaux. Les patients dont l'adresse renseignée ne correspondait pas à une adresse (« SDF », par exemple) ou à un logement (adresse de l'hôpital, d'une association, etc.) ont été identifiés pour les reclasser dans le groupe 6 des plus précaires.
Afin de déterminer si la durée de séjour augmentait quand la PES des individus diminuait, le ratio entre la durée de séjour du patient et la DMS de son GHM dans l'ENCC a été calculé pour étudier l'écart à la norme d'efficience, sous l'hypothèse qu'il augmente le long du gradient social.
Afin de déterminer si les coûts de production et l'écart aux recettes touchées par les établissements de santé augmentaient le long du gradient social, entraînant des séjours de plus en plus déficitaires pour les établissements, le coût de production, la recette, et le ratio entre coût de production et recette pour chaque séjour ont été calculés.
Les recettes ont été calculées en utilisant les règles de tarification de l'assurance maladie et les tarifs des établissements publics en vigueur au mois de sortie du séjour. Le forfait hospitalier a également été valorisé pour chaque jour de présence en hospitalisation dont le jour de la sortie (18 euros au moment de l'étude).
Le coût de production de chaque séjour a, lui, été approximé à partir des données de l'ENCC des établissements publics de l'année du séjour. Le coût moyen d'un GHM (hors coûts de structure) dans l'ENCC a été ajusté en fonction des caractéristiques de chaque séjour, en particulier la durée de séjour effective ainsi que les consommations de soins (nombre de jours en réanimation ou soins intensifs, hémodialyse, entrée par les urgences, etc.), en respectant les règles de déversement des coûts sur les séjours énoncées par l'ATIH (Agence technique de l'information sur l'hospitalisation) dans le guide méthodologique de l'ENCC (ATIH, 2010).
Les caractéristiques des séjours inclus dans l'analyse ont été décrites par leur moyenne et écart type pour les variables continues, et par leur nombre et pourcentage pour les variables catégorielles.
Les critères de jugement ont été décrits de façon similaire, pour l'ensemble des séjours et par groupe de précarité pour apprécier l'existence ou non d'un gradient dans l'effet de la PES.
Afin de rechercher une association entre le niveau de précarité des patients et nos critères de jugement, toutes choses égales par ailleurs, une modélisation multivariée a été utilisée. En raison de la structure hiérarchique des données, des modèles multiniveaux ont été réalisés (Rice et Leyland, 1996). Une transformation logarithmique des variables a d'abord été réalisée pour approcher une distribution normale, puis un modèle de régression linéaire multiniveaux « random intercept » a été réalisé. Les hypothèses relatives à l'homoscédasticité, à la non-corrélation et à la normalité de la distribution des résidus ont été vérifiées graphiquement. Pour chaque critère de jugement, un modèle vide a d'abord été construit afin de confirmer la présence d'un effet contextuel et donc le choix de recourir à un modèle multiniveaux (modèle 1). Les variables explicatives au niveau individuel (âge, sexe, niveau de précarité, type de séjour, niveau de sévérité, catégorie majeure de diagnostic (CMD) – représentant le système fonctionnel concerné –, accessibilité à un médecin généraliste dans la commune) ont ensuite été introduites dans le modèle pour déterminer la part de variance expliquée par ces variables (modèle 2), puis un troisième modèle incluant à la fois les variables individuelles et les variables au niveau de l'hôpital (âge moyen dans l'établissement, pourcentage de patients dans les trois groupes les plus précaires, ETP moyen d'assistantes sociales rapporté au nombre de lits) a été réalisé pour déterminer l'effet de ces dernières sur la part de la variance expliquée (modèle 3).
Sur les 1 190 375 séjours réalisés dans les cinq hôpitaux considérés entre 2012 et 2017, 1 122 858 (94,3 %) ont été inclus dans l'analyse (cf. figure infra). 32 901 séjours (2,8 %) n'étaient pas associés à un FDep, dont 5 539 (16,8 %) concernaient les départements et les régions d'outre-mer, le FDep n'étant disponible qu'en France métropolitaine.
Flowchart
Une durée de séjour croissante et des coûts de production de moins en moins compensés par les recettes à mesure
que la précarité augmente
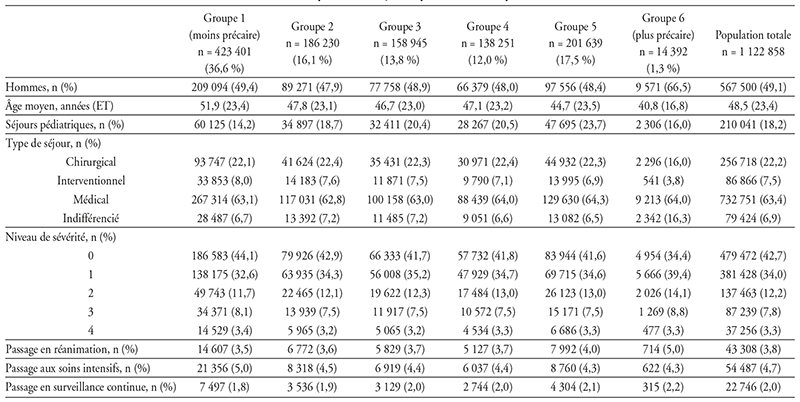
Les caractéristiques de la population prise en charge, la nature des séjours et les catégories majeures de diagnostic variaient selon la PES, attestant d'une distribution différente des tableaux cliniques (cf. tableau 1 infra). L'âge moyen au moment du séjour diminuait quand la précarité augmentait, et les patients les plus précaires (groupe 6) étaient plus fréquemment des hommes.
La durée de séjour croissait avec le niveau de précarité tout le long du gradient social, avec une nette augmentation entre le groupe 5 et le groupe 6, et une différence de plus d'un jour entre le groupe le moins précaire et le plus précaire (cf. tableau 2 infra).
De même, plus la précarité augmentait, plus la durée de séjour des patients était supérieure à la DMS de leur GHM dans l'ENCC (ratio de la durée de séjour sur la DMS dans l'ENCC), là encore de façon plus marquée entre le groupe 5 et le groupe 6 (cf. tableau 2 infra). Cet effet du gradient social se retrouvait toujours après ajustement sur les facteurs de confusion potentiels (cf. tableau 3 infra).
Caractéristiques des séjours par niveau de précarité
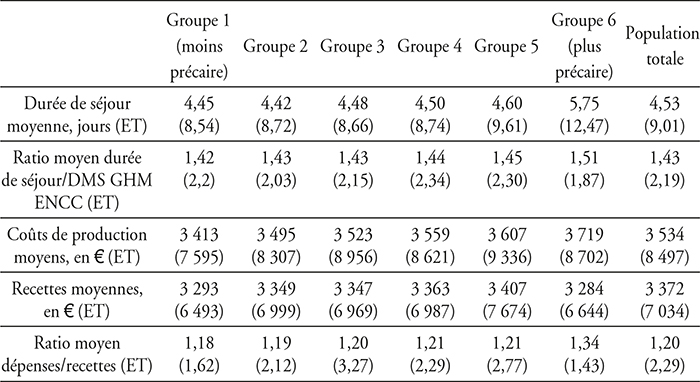
Les coûts de production augmentaient avec le niveau de précarité des patients, à l'inverse des recettes qui étaient les plus basses chez les plus précaires, avec pour conséquence une croissance du ratio dépenses sur recettes, particulièrement importante dans le groupe 6 le plus précaire (cf. tableaux 2 et 4 infra).
Analyse descriptive des critères de jugement, par niveau de précarité
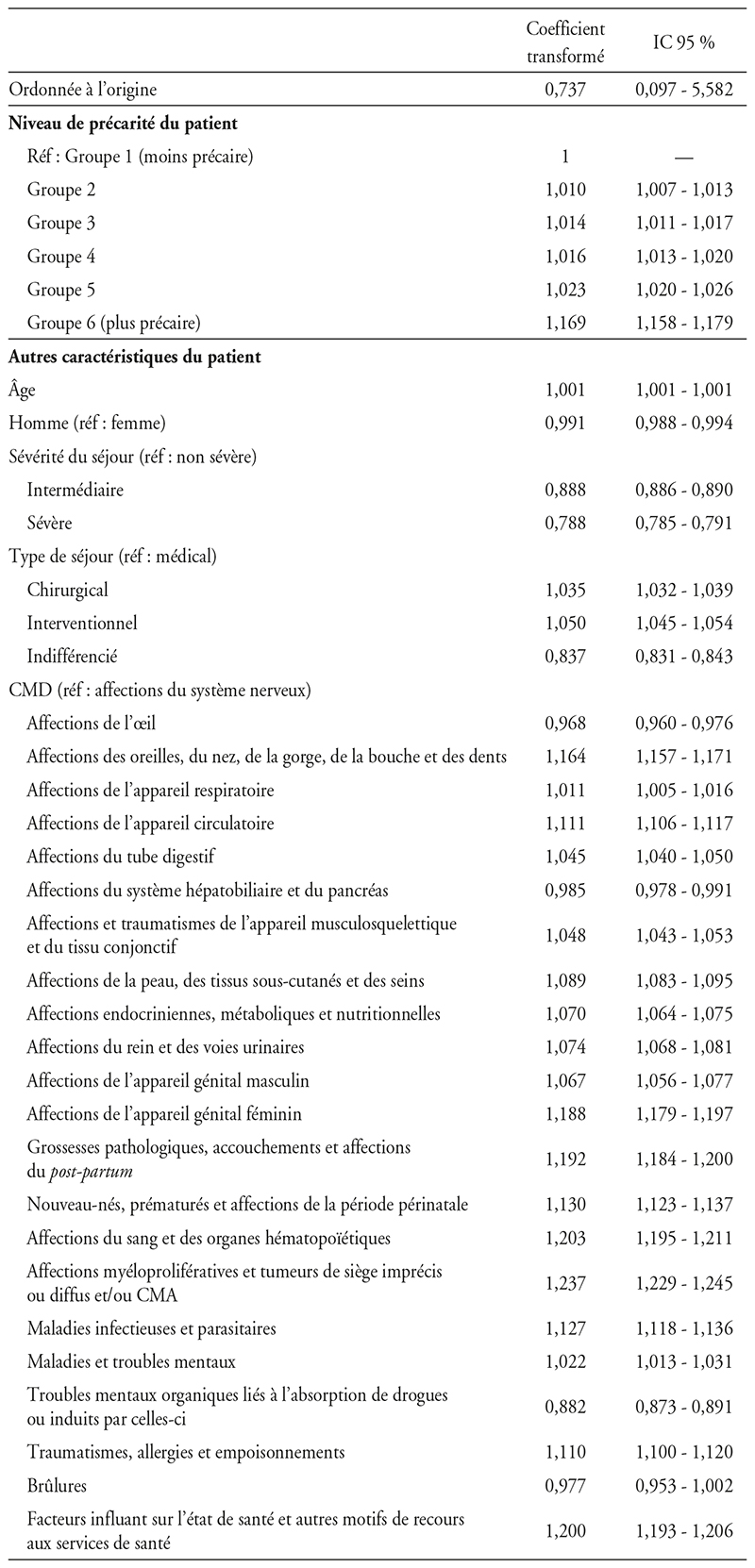
Facteurs associés au ratio durée de séjour du patient
sur une DMS de son GHM dans l'ENCC


Note : CCI = 0,73 % dans le modèle vide, 0,39 % après introduction des variables patientes, et 0,002 % après introduction des variables patientes et hôpital.
Facteurs associés au ratio dépenses sur recettes au niveau du séjour
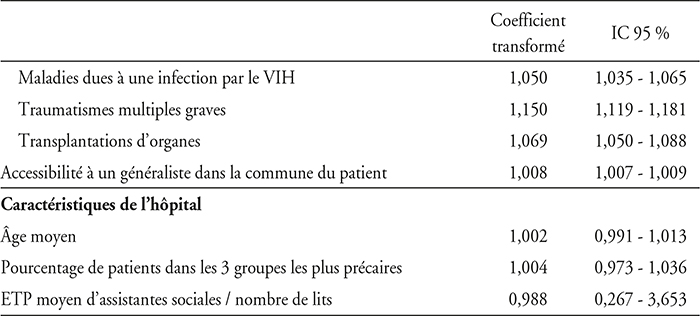
Note : CCI = 0,49 % dans le modèle vide, 0,23 % après introduction des variables patientes, et 0,07 % après introduction des variables patientes et hôpital.
Quelles conséquences
pour la rémunération des hôpitaux
Ainsi, il existe une augmentation significative de la durée de séjour par rapport à la norme d'efficience de durée de séjour présente dans l'ENCC tout le long du gradient social, et des coûts supérieurs aux dépenses lorsque la précarité augmente, abondant dans le sens des précédents travaux publiés.
Ces résultats confirment que le modèle de financement actuel de la précarité par le biais d'une MIG ne permet pas de compenser les établissements de santé de façon adéquate. En effet, le caractère binaire des indicateurs utilisés ne prend pas en compte, d'une part, l'effet de tout le gradient social dans la rémunération et, d'autre part, le fait que la distribution des tableaux cliniques (catégories majeures de diagnostic) varie selon la PES avec des conséquences différentes sur l'équilibre budgétaire. Ainsi, il est primordial de tenir compte également du motif d'hospitalisation du patient dans la rémunération de la précarité.
Dans ce cadre, des modifications du modèle de rémunération de la précarité sont à envisager. À la vue de nos résultats, le modèle le plus adapté pour la prendre en compte est d'appliquer un facteur multiplicatif aux tarifs des séjours selon la PES des patients et leur motif d'hospitalisation.
Pour ce faire, le recours au FDep semble particulièrement adapté : il permet un ajustement immédiat par l'adresse du patient, renseignée lors de son admission, facilement contrôlable, et présente peu de risques de fraude. Si l'on peut regretter qu'il ne prenne pas en compte certaines dimensions de la précarité, comme le réseau social par exemple, seul un questionnaire individuel permettrait d'être exhaustif dans la mesure de la précarité. Un questionnaire est difficilement mobilisable à grande échelle, en particulier dans un but de tarification hospitalière : il nécessiterait une passation de questionnaires à l'ensemble des patients hospitalisés et une exhaustivité des réponses pour être exploitable. Des études précédentes ont montré la non-faisabilité de ce type de recueil ; on peut notamment citer une initiative de la Direction de la recherche, des études, de l'évaluation et des statistiques pour identifier les patients précaires dans les établissements hospitaliers. Il avait été demandé aux patients hospitalisés dans les établissements de santé participant à l'ENCC de remplir un questionnaire dès leur admission. Sur 99 établissements sollicités, seulement 27 avaient pu fournir des données suffisamment complètes pour être analysées (Yilmaz et Raynaud, 2013) et le taux moyen de participation des patients était faible : 44,5 % pour l'hôpital Lariboisière par exemple (Bréchart, 2009). L'application de ce type de recueil dans des établissements lambda laisse imaginer des résultats pires.
La question qui se pose ensuite concerne le niveau de granularité du FDep, avec deux options possibles : utiliser le code géographique de résidence du PMSI, déjà présent dans les bases de données hospitalières et mobilisé dans des travaux précédents (Michel et al., 2019, 2020), en automatisant la liaison avec le quintile de FDep, ou avoir recours au FDep de la zone IRIS du patient, tel que fait dans ce travail.
Le recours à l'adresse a l'avantage majeur de permettre d'identifier les patients sans domicile propre, ce sixième groupe de précarité étant associé à des résultats très différents comparés aux cinq autres. Il diminue également le risque d'erreur écologique, entraînant une meilleure appréciation de l'association entre précarité et efficience. Ainsi, le coût de l'adaptation technique qui serait nécessaire pour inclure la zone IRIS dans les bases hospitalières semble plus que compensé par le gain d'information apporté par une meilleure évaluation de la précarité des patients.
Il existe des limites au travail présenté. Tout d'abord, le PMSI a été élaboré à des fins tarifaires et n'a pas pour vocation principale à être utilisé pour la recherche. Les variables qui y figurent et qui peuvent être mobilisées dans les analyses en tant que facteurs d'ajustement sont donc limitées. L'utilisation de l'ENCC dans le calcul des coûts de production pose également question, des études ayant pointé du doigt l'absence de représentativité du case-mix des établissements volontaires y participant (de Pouvourville et al., 2009). Cette méthode est la seule disponible pour approximer les dépenses d'un établissement par séjour sans avoir recours à sa comptabilité analytique, mais l'ajustement des coûts ENCC à la durée de séjour du patient fait l'hypothèse d'une relation linéaire entre le nombre de jours d'hospitalisation et les dépenses, et peut ainsi entraîner une mésestimation des coûts dont le sens dépendra du mécanisme par lequel la précarité agit sur la durée de séjour, soit une gravité plus importante des patients précaires au moment de leur admission, soit de moindres compétences psychosociales retardant leur sortie. Si l'allongement de la durée de séjour est lié à de moindres compétences psycho-sociales, l'intensité des soins délivrés en fin de séjour pourra être peu importante (Taheri et al., 2000) et les coûts de production des séjours ayant une durée de séjour supérieure à celle de l'ENCC pourront être surestimés. En revanche, si l'augmentation de la durée de séjour est secondaire à un tableau clinique plus dégradé à l'admission, le coût peut être soit correctement estimé, soit, à l'inverse, sous-estimé si la gravité du patient nécessite une prise en charge hospitalière plus intensive et plus coûteuse. Ainsi, des études complémentaires sont nécessaires pour préciser le mécanisme d'action de la précarité sur la durée de séjour.
Les limites de ce travail sont également en partie ses points forts. En effet, le recours au PMSI et aux autres sources de données nous a permis de réaliser une analyse quasi exhaustive des séjours des établissements considérés, tout en ajustant sur les caractéristiques des patients, des hôpitaux et de l'environnement disponibles.
Pour conclure, une réforme du mode de prise en compte de la précarité dans le financement des hôpitaux est nécessaire. Une modulation des tarifs des séjours pour chaque GHM, selon la PES des patients mesurée par le FDep de leur zone IRIS, avec une identification spécifique des patients sans domicile propre, serait la plus adaptée. Les modes de financement des établissements de santé étant amenés à évoluer dans les années à venir, avec un possible financement par épisode de soins pour les actes chirurgicaux lourds ou des soins médicaux aigus nécessitant une prise en charge en amont et en aval, et un financement au parcours pour les maladies chroniques, associés ou non à un paiement à la performance en cas d'atteinte d'objectifs cibles (Ministère des Solidarités et de la Santé, 2017 ; Véran, 2017 ; Task Force, 2019), une refonte de la prise en compte de la précarité dans le financement est d'autant plus nécessaire. Une modulation du tarif de l'épisode de soins ou du parcours en fonction de la PES, similaire à celle recommandée ici pour les tarifs, semble particulièrement adaptée. Nos travaux pourront ainsi servir de base de réflexion pour intégrer au mieux la précarité dans les nouveaux modes de financement, et ce afin d'assurer l'efficience allocative du système de santé.
